Drobna, chropowata zmiana na palcu potrafi wyglądać niewinnie, a potem nagle zaczyna zahaczać o ubrania, boleć przy uścisku dłoni i uparcie wracać mimo smarowania „czymkolwiek z apteki”, bo w praktyce kurzajka to nie „twarda skóra”, tylko efekt działania wirusa w naskórku. To częste. Da się ją rozpoznać i leczyć skutecznie, ale trzeba wiedzieć, kiedy wystarczy terapia miejscowa, a kiedy lepiej iść na zabieg. Poniżej są konkretne cechy rozpoznawcze, sprawdzone metody leczenia i błędy, które najczęściej kończą się rozsianiem zmian.
Jak rozpoznać kurzajkę na palcu (i odróżnić od odcisku)
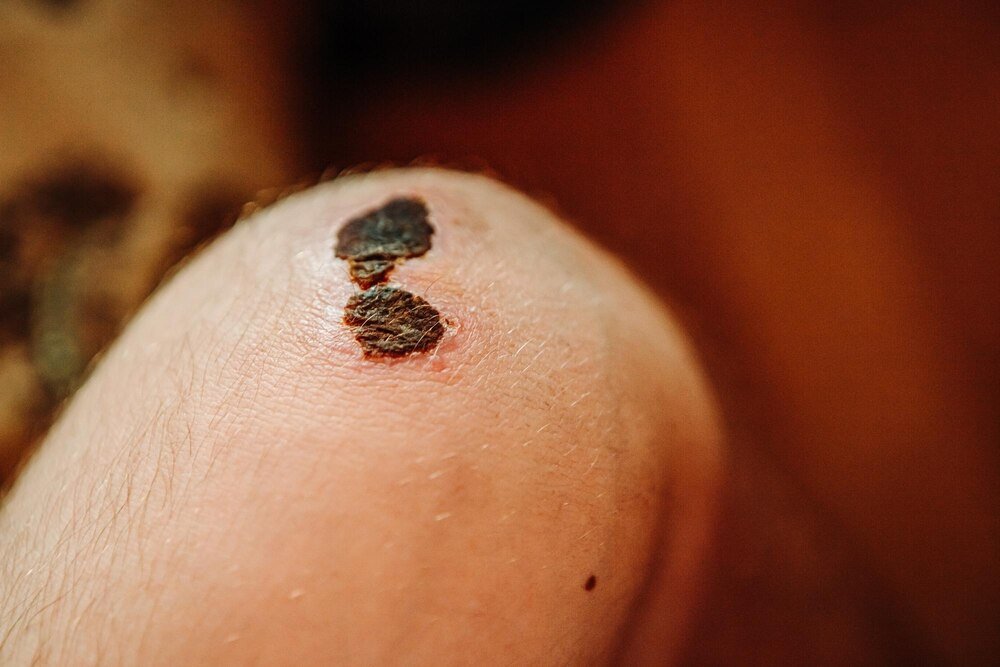
Kurzajka (brodawka wirusowa) na palcu najczęściej ma szorstką, „kalafiorowatą” powierzchnię i wygląda jak grudka wrośnięta w skórę. Zwykle nie jest idealnie okrągła, a jej granice bywają nierówne. W dotyku potrafi być twarda, ale to inna twardość niż przy odcisku.
Najbardziej praktyczny test to spojrzenie na linię skóry (linie papilarne): na odcisku często przechodzą przez zmianę, a na kurzajce zwykle się urywają lub znikają. Druga wskazówka to punktowe „kropki” w środku — to zakrzepłe naczynka, które bywają widoczne po namoczeniu i delikatnym starciu zrogowaciałej warstwy.
- Kurzajka: chropowata, przerywa linie papilarne, czasem ma czarne punkty, może boleć przy ucisku „z boku”.
- Odcisk: bardziej gładki i jednolity, linie papilarne zwykle są zachowane, boli głównie przy nacisku „z góry” (punktowo).
- Brodawka okołopaznokciowa: siedzi przy wale paznokciowym, bywa poszarpana, potrafi zniekształcać paznokieć.
Kurzajka na palcu to najczęściej zakażenie HPV w obrębie naskórka — nie „brud” ani „zła higiena”; wirus wchodzi przez mikrourazy (zadrapania, pęknięcia skóry) i wykorzystuje osłabioną barierę skórną.
Skąd się bierze kurzajka i dlaczego łatwo ją przenieść
Za kurzajki odpowiada wirus HPV (różne typy). Do zakażenia dochodzi przez bezpośredni kontakt skóra–skóra albo pośrednio (przedmioty, powierzchnie), ale kluczowe są mikrouszkodzenia skóry: obgryzione skórki, zadrapania, pęknięcia od detergentu, ranki po skubaniu.
Kurzajki „lubią” dłonie, bo palce stale pracują: tarcie, drobne urazy, kontakt z wodą i środkami myjącymi. Jeśli do tego dochodzi nawyk skubania zmiany, wirus potrafi rozsiać się na kolejne palce albo w okolice paznokci.
Warto wiedzieć jedno: nie każdy kontakt kończy się kurzajką. Znaczenie ma odporność miejscowa skóry, stan bariery naskórkowej i „dawka” wirusa. Dlatego dwie osoby w domu mogą mieć zupełnie różną sytuację: jedna łapie zmianę po tygodniu, druga nigdy.
Skuteczne leczenie w domu: co działa, a co tylko drażni skórę
Leczenie domowe ma sens, jeśli zmiana jest mała, nie krwawi samoistnie, nie rośnie szybko i wygląda typowo jak kurzajka. Najlepsze efekty dają metody, które systematycznie usuwają zrogowaciały naskórek i „rozbrajają” ognisko wirusa. Liczy się regularność: codziennie albo co 1–2 dni, przez kilka tygodni.
Preparaty z kwasem salicylowym (i podobnymi): najpewniejsza opcja z apteki
Kwas salicylowy (często w stężeniach 10–40%) działa keratolitycznie, czyli rozpuszcza zrogowaciałą warstwę i stopniowo spłaszcza zmianę. W praktyce to najczęściej wybierana metoda pierwszego rzutu, bo jest dostępna i daje przewidywalne efekty, jeśli jest używana konsekwentnie.
Największy błąd to smarowanie „po wierzchu” bez przygotowania. Kurzajka ma twardą czapę z keratyny; jeśli jej nie zmiękczyć, lek nie dociera tam, gdzie trzeba. Dobrze działa namoczenie palca w ciepłej wodzie przez 5–10 minut i delikatne starcie wierzchu jednorazowym pilniczkiem/pumeksem (tylko do tego celu).
Drugi błąd to niszczenie zdrowej skóry wokół. Kwas ma działać punktowo. Pomaga zabezpieczenie skóry dookoła tłustą maścią (np. wazeliną) albo użycie preparatu w formie żelu/„pisaka”, gdzie łatwiej trafić w punkt.
Realny czas terapii to zwykle 4–12 tygodni. Jeśli po około 3–4 tygodniach nie ma żadnej zmiany (brak spłaszczenia, brak zmniejszenia rdzenia, brak „kruszenia”), lepiej zmienić strategię zamiast dokładać kolejne warstwy preparatu i robić ranę.
Okluzja, plastry i mechaniczne „podcinanie”: jak to zrobić, żeby nie rozsiewać wirusa
Plastry na kurzajki często łączą kwas z okluzją (szczelnym przykryciem). Okluzja zmiękcza naskórek i wzmacnia działanie substancji czynnej. To działa, ale wymaga higieny: zmiana opatrunku, mycie rąk, nieużywanie tych samych narzędzi do innych miejsc na ciele.
Mechaniczne „podcinanie” kurzajki nożyczkami albo żyletką to proszenie się o kłopoty. Przy skaleczeniu łatwo o rozsianie wirusa, nadkażenie bakteryjne i bliznę. Jeśli już usuwa się zrogowaciały wierzch, to wyłącznie delikatnie, powierzchownie i narzędziem, które potem ląduje w koszu.
W praktyce najlepiej trzymać się prostego schematu: zmiękczanie, punktowe leczenie, ochrona skóry wokół. Bez „wydłubywania”. Dobrze też na czas leczenia ograniczyć moczenie dłoni w detergentach i wzmocnić barierę kremem ochronnym, bo popękana skóra to łatwiejsze szerzenie się zmian.
Uwaga na „domowe sposoby” typu ocet, czosnek, agresywne olejki. Potrafią poparzyć skórę, a kurzajka i tak zostaje, tylko trudniej ją potem leczyć. Jeśli po takim eksperymencie pojawia się nadżerka, sączenie lub silny ból — lepiej przerwać i dać skórze się zagoić.
- Namoczyć palec 5–10 minut, osuszyć.
- Zabezpieczyć skórę wokół (np. wazeliną).
- Nałożyć preparat punktowo, zgodnie z ulotką.
- Przykryć plastrem (jeśli metoda to zakłada) i regularnie zmieniać.
Leczenie w gabinecie: kiedy warto i czego się spodziewać
Jeśli kurzajka jest bolesna, rośnie, ma nietypowy wygląd, siedzi przy paznokciu albo leczenie domowe stoi w miejscu, sensownie jest przejść na metody gabinetowe. Zwykle prowadzi to do szybszego efektu i mniejszego ryzyka rozsiewania, bo zmiana jest usuwana kontrolowanie.
Krioterapia ciekłym azotem: szybka, ale nie zawsze „na raz”
Krioterapia polega na zamrożeniu zmiany ciekłym azotem. Po zabiegu często pojawia się pęcherz, tkliwość, czasem strup. To normalne — organizm usuwa zniszczoną tkankę. Na dłoniach bywa to bardziej dokuczliwe niż na innych obszarach, bo palce są stale używane.
Wielu osobom wydaje się, że jeden zabieg rozwiąże sprawę. Czasem tak jest, ale często potrzeba 2–4 sesji co 2–4 tygodnie. Zależy to od głębokości zmiany i lokalizacji (okolice paznokcia bywają oporne).
Po zabiegu nie powinno się przebijać pęcherza „dla ulgi”, bo rośnie ryzyko infekcji. Jeśli pęcherz jest duży i bardzo przeszkadza, decyzję o ewentualnym opracowaniu lepiej zostawić personelowi medycznemu.
Krioterapia ma sens zwłaszcza wtedy, gdy leczenie kwasami nie idzie albo gdy potrzebny jest szybki efekt (np. ból przy pracy rękami). Trzeba jednak liczyć się z krótkim okresem dyskomfortu.
Laser, łyżeczkowanie, elektrokoagulacja: metody na oporne przypadki
Gdy kurzajka jest duża, nawrotowa albo nietypowo umiejscowiona, wchodzi w grę leczenie zabiegowe: laser, elektrokoagulacja (wypalanie) lub chirurgiczne usunięcie/łyżeczkowanie. Te metody bywają skuteczne, ale są bardziej inwazyjne.
Plusem jest możliwość szybkiego usunięcia masy zmiany. Minusem — ryzyko blizny, dłuższe gojenie i większa „obsługa” rany. Na palcach, gdzie skóra pracuje, gojenie potrafi być upierdliwe, więc dobór metody powinien uwzględniać pracę rękami.
Przy zmianach wyglądających nietypowo (krwawienia bez dotyku, nierówne owrzodzenia, bardzo szybki wzrost) czasem wskazane jest badanie histopatologiczne usuniętej tkanki. To nie straszenie — to rozsądna ostrożność.
Po zabiegach kluczowe jest utrzymanie czystości, ochrona przed urazem i nieodrywanie strupów. Jeśli rana mocno czerwienieje, ropieje albo narasta ból — potrzebna jest kontrola.
Czego nie robić oraz kiedy iść do lekarza
Najgorsze, co można zrobić kurzajce na palcu, to ją „wydłubywać” i rozrywać. To często kończy się rozsianiem na sąsiednie palce, a czasem też zakażeniem bakteryjnym. Druga pułapka to leczenie wielu preparatami naraz: kwas, potem mrożenie domowe, potem ocet — skóra dostaje poparzenia, a wirus i tak potrafi przetrwać w głębi.
Do lekarza rodzinnego, dermatologa albo podologa warto iść wcześniej, jeśli sytuacja jest niejasna lub ryzykowna. Szczególnie gdy zmiana dotyczy dzieci (częste, ale łatwo przesadzić z „mocnymi” preparatami) albo gdy ktoś ma cukrzycę, zaburzenia krążenia, obniżoną odporność.
- brak poprawy po 4–6 tygodniach sensownego leczenia domowego
- silny ból, krwawienia, sączenie, podejrzenie zakażenia
- szybki wzrost lub nietypowy wygląd (owrzodzenie, nieregularne brzegi)
- lokalizacja przy paznokciu z deformacją płytki
- wiele zmian naraz lub częste nawroty
Jak zapobiegać nawrotom i zarażaniu domowników
Nawrót kurzajek nie zawsze oznacza „źle leczoną” zmianę — czasem wirus jest już obecny w mikrouszkodzeniach skóry wokół albo dochodzi do ponownego zakażenia przez te same nawyki. Profilaktyka na dłoniach to głównie dbanie o barierę skóry i ograniczenie przenoszenia wirusa.
- nie skubać skórek i nie obgryzać paznokci (to gotowe „wejście” dla HPV)
- nie używać wspólnych pilników, cążek, pumeksów; narzędzia do jednej osoby
- nosić rękawiczki do detergentów i często natłuszczać dłonie (mniej pęknięć)
- osłaniać leczoną zmianę plastrem w pracy i w domu, jeśli jest narażona na tarcie
Jeśli kurzajki pojawiają się seryjnie, często pomaga prosta rzecz: konsekwentne leczenie pierwszej, najmniejszej zmiany i szybkie reagowanie na kolejne „ziarenka”, zanim zrobi się z tego problem na kilka miesięcy. Palce są wymagające, ale przy dobrze dobranej metodzie da się temat domknąć bez kombinowania.