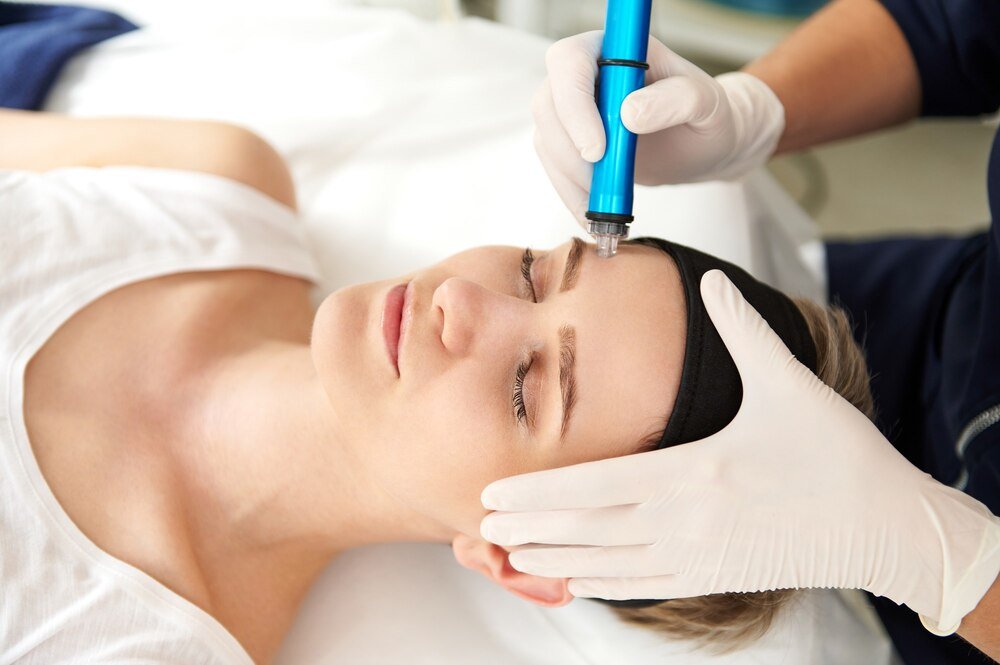
Mikrodermabrazja bywa przedstawiana jako szybki sposób na „odświeżenie” skóry, ale to wciąż zabieg mechanicznego ścierania naskórka. Problem zaczyna się wtedy, gdy oczekiwania (gładko, jasno, bez podrażnień) zderzają się z realiami: uszkodzona bariera hydrolipidowa może dać rumień, pieczenie, przesuszenie albo wysyp. Efekty uboczne nie są rzadkością — częściej wynikają z błędnej kwalifikacji, zbyt agresywnej techniki lub złej pielęgnacji po. Da się im zapobiegać, ale wymaga to zrozumienia, co dokładnie dzieje się ze skórą podczas zabiegu i dla kogo mikrodermabrazja jest ryzykowna.
Co mikrodermabrazja robi ze skórą i dlaczego to ma znaczenie dla skutków ubocznych
Mikrodermabrazja usuwa część warstwy rogowej naskórka poprzez kontrolowane ścieranie (diamentowe głowice lub strumień kryształków). W praktyce oznacza to mikrourazy i chwilowe „rozszczelnienie” bariery. Dla części osób to plus: skóra chwilowo lepiej odbija światło, bywa gładsza, a składniki aktywne wchłaniają się łatwiej. Dla innych — prosta droga do pieczenia, zaczerwienienia i nadreaktywności na kosmetyki, które wcześniej były dobrze tolerowane.
Efekty uboczne nie biorą się znikąd. Im cieńsza i bardziej reaktywna skóra, im więcej stanów zapalnych (trądzik, AZS, trądzik różowaty), im silniejsze „dojechanie” zabiegiem — tym większa szansa, że organizm odpowie stanem zapalnym zamiast „ładnym wygładzeniem”. W tle jest też fotobiologia: świeżo po ścieraniu skóra łatwiej łapie przebarwienia, jeśli dostanie dawkę UV.
Ten sam zabieg u dwóch osób może dać dwa różne scenariusze: u jednej efekt „wow”, u drugiej kilkudniowe pieczenie i plamy pozapalne. Różnicę robi bariera skórna, aktywne dermatozy i ekspozycja na słońce.
Najczęstsze efekty uboczne: co jest „normą”, a co sygnałem ostrzegawczym
Część reakcji jest spodziewana, bo zabieg jest kontrolowanym uszkodzeniem naskórka. Kluczowe jest rozróżnienie: co mieści się w typowym gojeniu, a co sugeruje błąd w kwalifikacji, technice lub pielęgnacji.
Do najczęstszych, zwykle krótkotrwałych objawów należą rumień, uczucie ściągnięcia, suchość i delikatne złuszczanie. Mogą utrzymywać się 24–72 godziny (czasem dłużej przy skórze wrażliwej). Problem zaczyna się, gdy dołącza narastający ból, wyraźny obrzęk, sączące nadżerki, „rozlany” stan zapalny albo krosty.
Reakcje częste i zwykle przemijające
Zaczerwienienie po mikrodermabrazji wynika z rozszerzenia naczyń i odpowiedzi zapalnej na mikrourazy. Zwykle słabnie w ciągu doby, ale może utrzymywać się dłużej przy cerze naczynkowej, po alkoholu, ostrych przyprawach, intensywnym treningu czy saunie. W takich przypadkach to nie „przypadek”, tylko przewidywalna reakcja naczyń na bodziec.
Przesuszenie i łuszczenie to efekt chwilowego przerzedzenia warstwy rogowej i spadku zdolności do zatrzymywania wody. Skóra może wyglądać gorzej zanim zacznie wyglądać lepiej — szczególnie jeśli po zabiegu od razu wchodzą kwasy, retinoidy albo mocne detergenty. To częsty mechanizm pogorszenia: pielęgnacja „na efekt” zamiast „na gojenie”.
Objawy, których nie powinno się ignorować
Przebarwienia pozapalne (PIH) to jedna z najbardziej frustrujących konsekwencji. Pojawiają się, gdy stan zapalny i UV „podkręcą” melanocyty. Ryzyko rośnie przy ciemniejszych fototypach, skłonności do plam, świeżej opaleniźnie, braku SPF i przy zbyt agresywnej intensywności zabiegu.
Zaostrzenie trądziku może wystąpić, gdy skóra jest aktywnie zapalna, a zabieg mechaniczny „rozsiewa” bakterie lub dodatkowo drażni grudki i krosty. Zdarza się też odwrotnie: mikrodermabrazja chwilowo poprawia teksturę, ale po kilku dniach wysyp wraca silniejszy, bo bariera jest osłabiona i skóra broni się zwiększoną produkcją łoju.
Do konsultacji lekarskiej kwalifikują się: nasilający się ból, ropne zmiany, pęcherzyki (podejrzenie aktywacji opryszczki), gorączka, rozległe nadżerki, obrzęk powiek lub objawy reakcji alergicznej. W razie wątpliwości bezpieczniej nie „czekać aż przejdzie”, tylko skonsultować stan ze specjalistą.
Skąd biorą się powikłania: kwalifikacja, technika i „kaskada błędów” po zabiegu
Większość niepożądanych efektów to nie „zła reakcja skóry”, tylko suma drobnych decyzji. Najczęstszy scenariusz: zabieg wykonany na skórze, która już jest przeciążona (retinoidy, kwasy, słońce, aktywny stan zapalny), potem dołożone zostają kolejne bodźce (mocny krem z perfumą, gorąca kąpiel, trening) i powstaje stan zapalny, który uruchamia przebarwienia lub wysyp.
Ryzyko rośnie, gdy:
- zabieg jest wykonywany zbyt często lub zbyt intensywnie (więcej przejść, mocniejsza próżnia, dłuższa praca w jednym miejscu),
- pomija się przeciwwskazania (trądzik różowaty, aktywny trądzik zapalny, atopowe zapalenie skóry w zaostrzeniu, opryszczka, świeża opalenizna),
- pielęgnacja pozabiegowa jest „aktywną kuracją” zamiast wyciszania i odbudowy,
- lekceważy się SPF, szczególnie przy ekspozycji przypadkowej (spacer, auto, praca przy oknie).
Warto też uwzględnić perspektywę osób, które mikrodermabrazję wybierają jako alternatywę dla peelingów chemicznych: mechaniczne złuszczanie może wydawać się „łagodniejsze”, ale przy naczynkach i rumieniu bywa odwrotnie. Z kolei u cer grubszych, łojotokowych, bez aktywnego zapalenia, mikrodermabrazja potrafi być dobrze tolerowana — pod warunkiem rozsądnej intensywności i odstępów.
Jak zapobiegać skutkom ubocznym: decyzje przed, w trakcie i po zabiegu
Zapobieganie nie polega na znalezieniu „najlepszego kremu po”, tylko na uporządkowaniu procesu: kwalifikacja → parametry zabiegu → gojenie → ochrona przed UV. Najwięcej da się ugrać przed pierwszym przejściem głowicą po skórze.
Przed zabiegiem: minimalizowanie ryzyka już na etapie planu
Najważniejsze jest ustalenie, czy mikrodermabrazja w ogóle ma sens. Przy skórze naczynkowej, rumieniowej, z podejrzeniem trądziku różowatego, częściej sprawdzają się procedury mniej mechaniczne (delikatniejsze eksfoliacje, terapia bariery, zabiegi ukierunkowane na rumień). Jeśli celem są przebarwienia, trzeba brać pod uwagę, że podrażnienie może je pogłębić — szczególnie bez konsekwentnego SPF.
W praktyce pomagają trzy zasady: brak świeżej opalenizny, brak aktywnego stanu zapalnego i brak „mocnych aktywnych” tuż przed zabiegiem. Retinoidy i kwasy często wymagają przerwy (jej długość zależy od preparatu i tolerancji skóry), podobnie jak depilacja woskiem czy intensywne peelingi domowe. Przy skłonności do opryszczki okolicy ust temat profilaktyki warto omówić z lekarzem.
Po zabiegu: gojenie zamiast testowania wytrzymałości skóry
Pielęgnacja pozabiegowa ma jeden cel: odbudować barierę i wyciszyć stan zapalny. To nie jest moment na wprowadzanie nowości, mocne zapachy, alkohole w kosmetykach ani „przyspieszanie efektu” kwasami. Im prostszy skład, tym mniejsze ryzyko, że osłabiona skóra zareaguje pieczeniem lub alergią kontaktową.
W pierwszych 48–72 godzinach zwykle lepiej tolerowane są: łagodne środki myjące, kremy barierowe (ceramidy, cholesterol, kwasy tłuszczowe), składniki kojące (np. pantenol, alantoina), a także konsekwentny SPF 50 przy każdej ekspozycji na światło dzienne. Dodatkowo trzeba ograniczyć bodźce naczyniowe: sauna, gorące kąpiele, intensywny trening i alkohol częściej pogarszają rumień.
Najwięcej przebarwień po mikrodermabrazji bierze się nie z samego zabiegu, tylko z połączenia: podrażnienie + promieniowanie UV + brak konsekwentnej ochrony.
Alternatywy i „bezpieczniejsze ścieżki” dla skór problematycznych
Jeśli mikrodermabrazja regularnie kończy się rumieniem, wysypem lub plamami, to nie musi oznaczać „złej pielęgnacji” — możliwe, że metoda jest źle dobrana. Przy cerach reaktywnych często lepiej sprawdzają się łagodniejsze opcje, które mniej naruszają barierę mechanicznie.
W zależności od celu rozważane są: delikatne peelingi chemiczne o kontrolowanym stężeniu (pod nadzorem specjalisty), zabiegi nastawione na rumień i naczynka, albo po prostu kilkutygodniowa praca nad barierą i stanem zapalnym, zanim wróci się do złuszczania. Dla części osób skuteczniejsze bywa rzadziej, ale mądrzej: dłuższe odstępy między zabiegami, mniejsza intensywność, lepsza ochrona UV i konsekwentne wyciszanie skóry.
W przypadku trądziku zapalnego lub podejrzenia trądziku różowatego sensowniejsza bywa konsultacja dermatologiczna przed kolejnym zabiegiem. Jeśli problemem są przebarwienia, warto ustalić ich typ (melasma, PIH, plamy posłoneczne), bo każda z tych sytuacji inaczej reaguje na podrażnienie i słońce — a mikrodermabrazja bywa w tych przypadkach narzędziem pomocniczym, nie „leczeniem”.
Praktyczne rekomendacje: kiedy mikrodermabrazja ma sens, a kiedy lepiej odpuścić
Mikrodermabrazja najczęściej ma sens przy skórze grubszej, szarej, z nierówną teksturą, zaskórnikowej, ale bez aktywnego stanu zapalnego i bez silnej reaktywności naczyniowej. Wtedy bywa dobrym narzędziem „porządkującym” naskórek, o ile nie jest wykonywana zbyt agresywnie.
Lepiej odpuścić lub mocno przemyśleć temat, gdy występuje: aktywny trądzik zapalny, nawracająca opryszczka bez zabezpieczenia, świeża opalenizna, skłonność do przebarwień pozapalnych, nasilony rumień lub podejrzenie trądziku różowatego. W tych przypadkach zysk kosmetyczny bywa krótkotrwały, a koszt w postaci podrażnienia albo plam — realny.
Jeśli po zabiegu powtarzają się nietypowe objawy (krosty, pęcherzyki, długo utrzymujące się pieczenie, ciemne plamy), wskazana jest konsultacja z dermatologiem. To pozwala odróżnić zwykłe podrażnienie od infekcji, alergii kontaktowej lub dermatozy, która wymaga innego postępowania niż kolejne złuszczanie.